Pourquoi les hôpitaux ne sont-ils pas incités à sauver des vies ?
- Obtenir le lien
- X
- Autres applications
Traduction automatique non relue
De : https://www.midwesterndoctor.com/p/why-arent-hospitals-incentivized?
Qu’est-ce qui rend les hôpitaux si mortels et comment pouvons-nous y remédier ?
Aperçu de l'histoire
•Tout au long de la pandémie de COVID-19, les soins hospitaliers déplorables et la suppression des thérapies efficaces non brevetées ont tué environ un million d’Américains. La plupart de ces décès sont dus à la pression exercée par Obamacare sur les hôpitaux pour qu’ils traitent les patients de manière agressive afin qu’ils puissent quitter l’hôpital rapidement et réduire les coûts des soins de santé.
•De plus en plus de patients fragiles réagissent mal aux protocoles agressifs, ce qui les pousse souvent à se tourner vers les soins palliatifs ou les hospices. Malheureusement, les médecins ne sont plus formés pour ramener progressivement leurs patients à la santé et considèrent donc bon nombre de ces décès comme inévitables.
•Dans cet article, nous passerons en revue certaines des thérapies médicales oubliées qui améliorent considérablement les résultats hospitaliers et soulignerons certaines des stratégies clés que les patients et les législateurs peuvent utiliser pour réduire les décès à l’hôpital.
Pendant la pandémie de COVID-19, nous avons été témoins d’une situation jusque-là inimaginable. Une urgence nationale a hospitalisé des milliers d’Américains, où ils ont été coupés de leurs proches et sont inévitablement décédés. Il est vite devenu évident que les protocoles hospitaliers ne fonctionnaient pas, mais malgré l’inutilité des soins conventionnels, les patients de nos hôpitaux ne pouvaient pas bénéficier des thérapies alternatives dont ils avaient besoin.
Cela a conduit à une prise de conscience qui a fait réfléchir toute l’Amérique : ce que beaucoup d’entre nous croyaient à propos de nos hôpitaux était totalement faux. Plutôt que d’aider les patients, les hôpitaux fonctionnaient en réalité comme des chaînes de montage qui appliquaient des protocoles désastreux (par exemple, le remdesivir), refusaient aux patients l’accès à leurs proches et refusaient d’utiliser des thérapies alternatives même lorsqu’on savait que les patients étaient voués à mourir.
Cela a été parfaitement illustré par une infirmière itinérante qui a été affectée à l'hôpital de New York où le nombre de décès était le plus élevé du pays et qui s'est rendu compte que quelque chose de très grave se produisait dans tout l'hôpital, alors elle l'a enregistré en secret :
Remarque : l'interview complète (et le fil Twitter viral qui l' accompagne ) fournit la preuve concluante que de nombreux patients ont été tués en raison de protocoles hospitaliers totalement inappropriés.
Il est effroyable que les protocoles de traitement du COVID-19 aient encouragé financièrement le remdesivir (« run death is near ») puis les soins sous respirateur, mais aient pénalisé les traitements efficaces hors brevet. Ainsi, les administrateurs d’hôpitaux ont exigé des « traitements » mortels comme le remdesivir et ont exercé des représailles contre les médecins qui utilisaient des traitements non rentables qui ont sauvé des vies .
Remarque : le NIH a continué à faire du remdesivir le traitement du COVID-19 et à interdire les thérapies alternatives, même si une montagne de preuves s'accumulait dans ses protocoles. Cela était dû au fait qu'Anthony Fauci avait nommé le comité du NIH et sélectionné des présidents qui avaient des liens financiers directs avec le fabricant du Remdesivir - un problème récurrent dans la médecine américaine (par exemple, j'ai montré comment nos directives grossièrement inexactes sur le cholestérol ont été rédigées par des individus recevant de l'argent des fabricants de statines ici ).
En raison de cette corruption meurtrière, des familles ont commencé à poursuivre les hôpitaux pour autoriser l'utilisation de l'ivermectine pour un proche qui était sur le point de mourir (après avoir été soumis aux protocoles COVID hospitaliers de Fauci) . Il est remarquable de constater qu'en raison de l'importance de l'argent en jeu, les hôpitaux ont choisi de contester ces poursuites devant les tribunaux plutôt que de se contenter d'administrer de l'ivermectine.
Sur les 80 procès intentés par l’avocat Ralph Lorigo , le juge a donné raison à la famille dans 40 cas et à l’hôpital dans 40 cas. Parmi ceux-ci, 38 des 40 cas où les patients ont reçu de l’ivermectine ont survécu, tandis que sur les 40 cas où ils n’en ont pas reçu, seuls 2 ont survécu – ce qui fait de la poursuite d’un hôpital l’intervention médicale la plus efficace de l’histoire . Pourtant, plutôt que de prendre ces données en considération, les hôpitaux axés sur le profit se sont regroupés pour développer un appareil efficace permettant de rejeter d’autres poursuites.
Comme je m'y attendais, peu avant la pandémie, j'ai mis en place un plan de traitement à domicile (par exemple, en me procurant des concentrateurs d'oxygène de grande puissance et une ventilation non invasive). De nombreuses personnes de mon entourage immédiat ont été traitées avec succès à domicile, dont beaucoup auraient autrement été immédiatement hospitalisées et seraient probablement décédées.
Remarque : avant la COVID, nous avions eu d’autres patients qui méritaient une hospitalisation, mais qui étaient susceptibles d’être placés en soins palliatifs une fois admis. Nous avions donc déjà appris à fournir une grande partie des soins dont ils avaient besoin à domicile.
De même, j’ai entendu plus d’histoires que je ne peux en compter tout au long de la pandémie où un parent a fait passer en douce une thérapie « non approuvée » à un patient à l’hôpital, lui sauvant ainsi la vie.
Réalités réductionnistes
Chaque situation a deux facettes : les facteurs concrets et les processus intangibles qui les séparent. Si la science moderne se concentre souvent sur l’optimisation du tangible, elle a tendance à négliger l’essence profonde de chaque phénomène. Pourtant, ceux qui maîtrisent malgré tout ces aspects intangibles excellent, car ils résolvent une myriade de problèmes que leurs pairs ne parviennent pas à résoudre.
En médecine, cela se voit clairement dans le contraste entre les soins algorithmiques, où les médecins suivent des protocoles stricts, et l’art de la médecine, qui implique une réflexion critique, des plans de traitement individualisés et l’entretien de la relation médecin-patient, essentielle à la guérison. Malheureusement, la formation médicale s’est de plus en plus éloignée de l’encouragement du jugement indépendant pour privilégier les directives édictées par les entreprises, laissant peu de place à l’art de soigner.
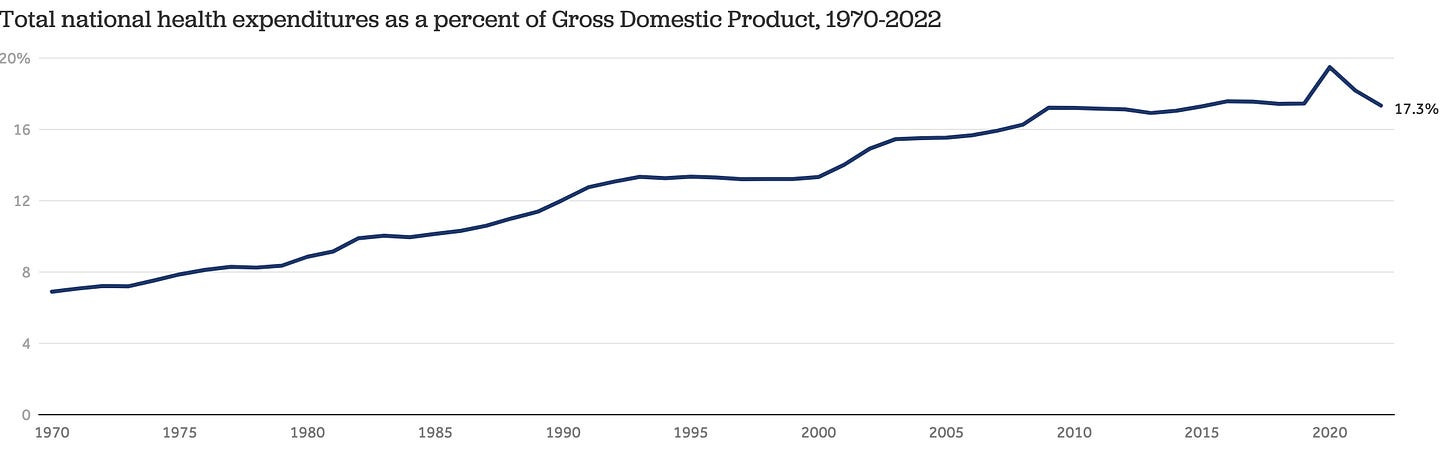
Parallèlement à ce changement, les coûts des soins de santé américains ont explosé :
Remarque : les dépenses de santé au début du XXe siècle représentaient 0,25 % du PIB .
Il est particulièrement remarquable de constater que, malgré des dépenses de santé deux à quatre fois supérieures à celles de tout autre pays riche, les États-Unis ont les pires résultats en matière de santé parmi les pays riches. Je
dirais que cela est dû au fait que nos dépenses de santé donnent la
priorité aux intérêts des entreprises, et non à ce qui produit des soins
de santé efficaces, et à la corruption généralisée qui règne au sein du gouvernement .
Attirances économiques
L’un des moyens les plus fiables dont dispose le gouvernement pour changer le comportement du système de santé est d’encourager financièrement le comportement qu’il souhaite (par exemple, en faisant la promotion du remdesivir).
Un élément clé de cette démarche consiste à évaluer les hôpitaux en fonction de la qualité des soins prodigués aux patients et à lier les taux de remboursement des hôpitaux à cette « qualité ». Malheureusement, si certains indicateurs sont utiles (par exemple, le pourcentage de patients infectés dans un hôpital), de nombreux autres indicateurs utilisés par les lobbyistes ne le sont pas (par exemple, le pourcentage de patients vaccinés). Ainsi, les administrateurs d’hôpitaux obligent souvent les professionnels de santé à promouvoir des politiques qui nuisent aux patients.
Remarque : la JCAHO est la principale organisation qui évalue la qualité des soins dispensés par les hôpitaux. Les administrateurs des hôpitaux déploient à leur tour de grands efforts pour apaiser la JCAHO.
Après 40 ans, les dépenses de santé augmentent de manière exponentielle , 22 % de toutes les dépenses médicales (et 26 % des dépenses de Medicare) étant effectuées au cours de la dernière année de vie. Comme il y a toujours eu une menace de faillite de Medicare (et de la Sécurité sociale), la réduction de ces dépenses a longtemps été une priorité pour les bureaucrates de la santé (d'après ce que j'ai compris, cela a commencé en 1979, mais s'est vraiment accéléré avec Obamacare).
Le coût élevé des séjours hospitaliers (2 883 dollars par jour en moyenne, ou jusqu’à 4 181 dollars en Californie ) a fait de la réduction de leur durée une priorité pour les administrateurs de la santé. Par exemple, les hôpitaux sont remboursés sous forme de forfait par admission , quelle que soit la durée du séjour du patient (ce qui les oblige à assumer le coût des séjours prolongés), et les hôpitaux d’accès critique (qui sont mieux payés) doivent maintenir leur séjour hospitalier moyen en dessous de 96 heures pour conserver leur accréditation JCAHO et Medicare .
Les hôpitaux font ainsi souvent pression sur les médecins pour qu'ils raccourcissent les séjours en leur accordant des récompenses financières ou des pénalités pour les séjours « excessifs », les comités examinant et remettant en question de manière agressive toute admission prolongée.
Remarque : les décisions des urgentistes en matière d'admission à l'hôpital varient également considérablement. Certains sont plus prudents, admettant des patients qui ne sont peut-être pas trop malades pour éviter toute responsabilité, tandis que d'autres sont sélectifs, acceptant uniquement ceux qui présentent des pathologies clairement graves. Ces admissions inutiles pèsent sur les ressources des hôpitaux et incitent les compagnies d'assurance à avoir des attentes irréalistes quant à la rapidité avec laquelle de nombreuses pathologies peuvent guérir et quitter l'hôpital.
Il est temps de guérir
Chaque fois qu’un problème survient en médecine, la bureaucratie a tendance à trouver des moyens de microgérer les variables concrètes au détriment des aspects intangibles des soins aux patients. Ainsi, presque tous les protocoles dans lesquels les médecins sont formés (« pour améliorer la qualité des soins ») ont tendance à mettre de côté les aspects intangibles, au point que les médecins sont souvent pénalisés s’ils ne respectent pas les protocoles.
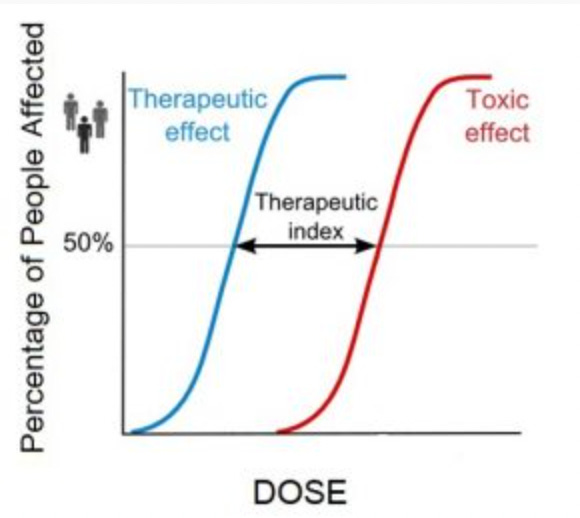
Le dosage est un domaine où cela pose particulièrement problème, car chaque patient a simplement besoin de doses différentes du même traitement. Pour presque tous les traitements, il existe une dose spécifique à laquelle la plupart des patients commenceront à bénéficier du traitement et une autre à laquelle ils commenceront à présenter des effets toxiques.
Les doses sont généralement choisies en fonction de ce qui se trouve entre ces deux valeurs (l'index thérapeutique). Le problème est que, comme la sensibilité des patients aux interventions varie énormément, ce qui peut être une dose thérapeutique pour un patient peut être toxique pour un autre. Comme un système médical standardisé ne peut pas fonctionner sans doses standardisées, on utilise des doses qui blessent souvent les membres les plus sensibles de la population.
Remarque : l’art du dosage et les méthodes que nous utilisons pour déterminer la dose appropriée pour les patients sont abordés plus en détail ici .
Par exemple, pratiquement tous les systèmes de médecine naturelle reconnaissent que les patients « fragiles » ne peuvent généralement pas tolérer des doses plus élevées et que leur traitement nécessite des doses plus faibles sur une période prolongée. Malheureusement, comme les hôpitaux sont « obligés » de sortir les patients rapidement, des doses plus élevées sont généralement utilisées, ce qui permet aux personnes plus robustes de se rétablir rapidement, mais accable les patients plus fragiles. Malheureusement, lorsque cela se produit, les membres de leur famille se font souvent dire : « On ne peut rien faire pour le patient » ou « Il ne voudrait pas vivre comme ça pour le reste de sa vie », pour les pousser à placer leur proche en soins palliatifs pour qu'il meure « confortablement » ou à l'envoyer en hospice.
Nous pensons que ce dosage inapproprié est l’une des principales causes de décès inutiles dans les hôpitaux et que de nombreux cas « terminaux » pourraient se rétablir avec un traitement plus lent.
Par exemple, les patients souffrant d'insuffisance cardiaque congestive reçoivent généralement un traitement diurétique agressif pour éliminer l'excès de liquide de l'organisme. Chez les patients plus robustes, cela fonctionne et vous pouvez les laisser sortir dans les 2 à 3 jours, mais chez les patients plus faibles, cela peut déclencher diverses complications graves (par exemple, faible taux de sodium dans le sang ou insuffisance rénale). Pour ces patients, de bons résultats ne peuvent être obtenus qu'avec une hospitalisation de 4 à 5 jours et un protocole diurétique doux et bien rythmé.
Remarque : un problème similaire s’est produit pendant la pandémie de COVID-19, avec le débranchement prématuré des respirateurs des patients.
En raison de ces incitations économiques, les hôpitaux sont devenus très efficaces pour faire passer les patients par le système de soins palliatifs, et les soins hospitaliers se transforment souvent en une situation darwinienne où, si vous n'êtes pas rétabli en 3 ou 4 jours, vous êtes « sélectionné » pour mourir.
En bref, les hôpitaux sont incités à « traiter » les patients avec un protocole standardisé plutôt qu’à les soigner. Ainsi, de nombreuses mesures qui devraient être prises pour améliorer les résultats des patients ne sont pas prises et des ressources essentielles sont détournées de manière inappropriée.
Par exemple, les hôpitaux investissent régulièrement dans des travailleurs sociaux pour accélérer la sortie des patients (par exemple en faisant pression sur eux). En revanche, les infirmières sont tellement en sous-effectif dans les hôpitaux qu'elles n'ont souvent que le temps de prendre les signes vitaux et de donner les médicaments prescrits par un médecin, au lieu d'examiner chaque patient toutes les quelques heures, et encore moins de se rendre compte de ce qui se passe réellement chez lui (ce qui est souvent crucial pour le rétablissement du patient). Idéalement, les infirmières devraient évaluer les patients toutes les 2 à 3 heures, et si l'on dépensait un peu plus d'argent pour avoir 1 ou 2 infirmières de plus à chaque étage, ce serait un moyen relativement peu coûteux d'améliorer considérablement les résultats des patients.
En fin de compte, nous pensons que la volonté de libérer rapidement les patients des hôpitaux (par exemple, des maisons de retraite) plutôt que d’économiser de l’argent augmente en réalité les coûts des soins de santé, car les sorties prématurées conduisent fréquemment à de nombreuses réadmissions, ce qui est particulièrement tragique puisque les admissions multiples à l’hôpital entraînent souvent les patients dans une spirale descendante fatale.
Remarque : en revanche, les séjours hospitaliers accélérés posent beaucoup moins de problèmes pour les patients post-opératoires, car les chirurgiens sont pénalisés financièrement si leurs patients décèdent dans les 30 jours suivant l'opération et sont donc incités à garder les patients à l'hôpital pendant une durée suffisante, ce qui illustre combien de choses en médecine résultent d'incitations économiques plutôt que de ce qui est le mieux pour un patient.
Priorités de formation
Ce nouveau paradigme résulte principalement du fait que les jeunes médecins sont formés à exécuter des protocoles et à demander des consultations plutôt qu'à examiner chaque cas de manière critique, à explorer ce qui leur manque et à essayer d'adapter leur plan de traitement à chaque patient (par exemple, dans le passé, la formation médicale était beaucoup plus axée sur l'ajustement des doses). Le plus frappant est que les médecins sont formés à accepter le caractère inévitable de nombreuses maladies qui, en réalité (avec la bonne approche), sont tout à fait possibles à traiter.
Pour illustrer cela, j’ai récemment eu un collègue dont le père avait été transféré dans un centre de soins palliatifs et avait commencé à suivre des soins palliatifs parce que son cas était terminal, mais mon collègue était (à juste titre) convaincu qu’il était simplement déshydraté et avait besoin d’une solution saline. Quatre jours plus tard, ils m’ont appelé à ce sujet en pleurs et je leur ai demandé : « Eh bien, vous êtes médecin, ne pouvez-vous pas leur demander de faire l’intraveineuse ? » Ils m’ont répondu : « Les infirmières ne le feront qu’avec l’autorisation du médecin de l’hospice, j’ai donc besoin d’aide. »
Malheureusement, de nombreux médecins ne savent même pas qu'ils ne répondent pas aux besoins de leurs patients, car la formation actuelle est basée sur l'hypothèse que les séjours à l'hôpital devraient être de 3 à 4 jours, et ils n'ont jamais vécu à l'époque où, avant ces mandats, il était possible de constater les avantages de séjours hospitaliers plus longs. Par conséquent, nous devons cesser de nous concentrer sur l'optimisation du parcours de soins palliatifs et sur les incitations financières à la survie des patients plutôt que sur la durée du séjour, car sans ces incitations, les médecins ne seront pas formés pour sauver des vies et n'auront pas l'autonomie nécessaire pour faire ce qui est le mieux pour leurs patients.
Remarque : la prévention des réadmissions à l’hôpital (en particulier pour ceux qui sont entrés dans la spirale descendante) nécessite souvent des soins médicaux intégratifs efficaces en dehors des hôpitaux (un autre domaine dans lequel l’enseignement médical actuel ne forme pas les médecins).
Mesures de sauvetage
Au tournant du 19e siècle, la médecine conventionnelle était en voie de disparition rapide, car les thérapies naturelles étaient beaucoup plus sûres et efficaces. Pour « sauver » la médecine, l’American Medicine Association (AMA) s’est associée à l’industrie et aux médias pour monopoliser les soins de santé et éliminer toute concurrence en les qualifiant de charlatanisme. En conséquence, entre les années 1920 et 1960, de nombreuses thérapies remarquables (que j’utilise régulièrement dans mon cabinet) ont été mises sur liste noire et oubliées.
Bon nombre de ces traitements ont acquis leur renommée grâce aux résultats miraculeux qu’ils procuraient aux patients hospitalisés au bord de la mort.
Par
exemple, l'irradiation ultraviolette du sang (UVBI) s'est révélée
remarquablement efficace pour une myriade d'infections sur lesquelles
les antibiotiques avaient échoué (ou ne pouvaient pas agir, comme la
pneumonie virale), et avant longtemps, les médecins ont également
découvert qu'elle était incroyable pour les maladies auto-immunes (par
exemple, les exacerbations de l'asthme), les troubles circulatoires (par
exemple, les crises cardiaques) et les interventions chirurgicales (par
exemple, la prévention des infections, la restauration de la fonction
intestinale et l'accélération de la guérison). Malheureusement, une fois
qu'elle a pris d'assaut nos hôpitaux, l'AMA l'a mise sur liste noire
(provoquant le déplacement de l'utilisation des UVBI vers la Russie et
l'Allemagne), et malgré des centaines d'études montrant son immense
valeur (discutées ici ), elle reste sur la liste noire de notre système médical.
Remarque
: l'UVBI est largement utilisé en médecine intégrative (en raison de
son traitement sûr de nombreuses maladies difficiles) et est l'une des
principales thérapies que j'utilise.
De même, la septicémie (qui, malgré nos « meilleurs » efforts, tue encore 350 000 Américains chaque année ) répond remarquablement bien à l’administration précoce de vitamine C par voie intraveineuse. Paul Marik, par exemple, a constaté que cette méthode faisait chuter le taux de mortalité par septicémie de son hôpital de 22 % à 6 % (et dans une étude, il a montré qu’elle faisait chuter le taux de mortalité de 40,4 % à 8,5 % 20 ). De même, dans les (rares) hôpitaux où nous avons travaillé et qui utilisent la vitamine C par voie intraveineuse, les décès par septicémie sont extraordinairement rares. Pourtant, cette approche est diabolisée, et il est presque impossible d’en faire bénéficier un proche à l’hôpital.
Récemment, j'ai également commencé à attirer l'attention sur une autre thérapie remarquable oubliée, le DMSO (c'est sans doute le traitement de la douleur le plus sûr et le plus efficace qui existe , ce qui a conduit des milliers de lecteurs à dire que le DMSO leur a permis de reprendre leur vie en main ). Le DMSO traite également efficacement les crises cardiaques, les accidents vasculaires cérébraux, les hémorragies cérébrales, les lésions cérébrales traumatiques et les lésions graves de la moelle épinière (des domaines dans lesquels la médecine a des difficultés), et les preuves montrent que s'il était adopté dans nos hôpitaux, le DMSO pourrait épargner à des millions de personnes une vie d'invalidité ou de paralysie .
Remarque : il existe de nombreuses autres options pour optimiser les soins hospitaliers. Par exemple, nous avons constaté que les acides aminés IV augmentent considérablement la vitesse et la probabilité de guérison, mais à l'hôpital, ils ne sont disponibles que dans des formulations ( NPT ) qui contiennent également des huiles de graines toxiques et rendent les patients malades au lieu de les guérir. De même, les thérapies non brevetées négligées nous ont permis de sauver des patients COVID gravement malades tout au long de la pandémie.
Conclusion
En raison de la COVID-19, la confiance inconditionnelle que l’industrie médicale a créée grâce à d’énormes investissements et sur laquelle elle s’est appuyée pendant des décennies a été brisée (par exemple, une vaste étude du JAMA portant sur 443 445 Américains a révélé qu’en avril 2020, 71,5 % d’entre eux faisaient confiance aux médecins et aux hôpitaux, alors qu’en janvier 2024, ils n’étaient que 40,1 %) à le faire).
Depuis l’élection, de nombreux initiés m’ont posé la question suivante : « Que devons-nous faire pour augmenter les taux de survie de nos hôpitaux ? » Je pense que c’est un élément essentiel de l’initiative « Making America Healthy Again ». Si des essais cliniques étaient menés pour les approches détaillées dans cet article (ce que le complexe médico-industriel a toujours bloqué, comme on pouvait s’y attendre), ils montreraient un bénéfice immédiat et indéniable en termes de mortalité.
J’espère sincèrement que notre climat politique unique en son genre ouvrira la voie à l’expérimentation de ces approches oubliées des soins hospitaliers, d’autant plus que leur validation dans un contexte aigu ouvrira la voie à leur utilisation dans les maladies chroniques, le domaine où elles peuvent le plus bénéficier à l’humanité. Je suis profondément reconnaissant à chacun d’entre vous d’avoir contribué à créer cette incroyable opportunité de transformer la médecine pour le mieux.
- Obtenir le lien
- X
- Autres applications


Commentaires
Enregistrer un commentaire